This website uses cookies so that we can provide you with the best user experience possible. Cookie information is stored in your browser and performs functions such as recognising you when you return to our website and helping our team to understand which sections of the website you find most interesting and useful.
Sclerodermia: tra ereditarietà e autoimmunità
A cura della Dott.ssa Vera Cantavenera, Psicologa Clinica, Pronto Soccorso Psicologico Italia
“Un albero isolato e smarrito nel mezzo dell’inverno, il freddo come minaccia, la pelle come corteccia”
Abstract
Rare diseases are considered serious pathologies, often lethal and, in most cases, without available therapies. For the majority they are of genetic origin, when they are not they can have autoimmune, tumor, infectious or even poisoning causes. In the case of Scleroderma it is a chronic autoimmune disease characterized by excessive production of collagen, which leads to hardening of the skin and connective tissues. It is a very disabling disease that can impoverish the patient’s quality of life. The course of the disease can be controlled with constant clinical monitoring, but inevitably generates a deterioration of physical and neuropsychological functions.
Riassunto
Le malattie rare sono considerate delle patologie gravi, spesso letali e, nella maggior parte dei casi, prive di terapie disponibili. Per la maggioranza sono di origine genetica, quando non lo sono possono avere cause autoimmuni, tumorali, infettive o anche da avvelenamento. Nel caso della Sclerodermia si tratta di una patologia autoimmune cronica caratterizzata dalla produzione eccessiva di collagene, che porta a un indurimento della pelle e dei tessuti connettivi. È una malattia molto invalidante che può impoverire la qualità della vita del paziente. Il corso della malattia può essere controllato con un costante monitoraggio clinico, ma inevitabilmente genera un deterioramento delle funzioni fisiche e neuropsicologiche.
Introduzione
Si definiscono malattie rare tutte quelle patologie
che colpiscono un numero ristretto di persone e di conseguenza generano problemi specifici legati alla loro rarità. In Europa il limite stabilito è di una persona affetta ogni 2.000.
Si conoscono tra le 6mila e le 8mila malattie rare, molto diverse tra loro ma spesso con comuni problemi di ritardo nella diagnosi, mancanza di una cura, carico assistenziale. Le malattie rare sono considerate delle patologie gravi, spesso letali e, nella maggior parte dei casi, prive di terapie disponibili. Per la maggioranza sono di origine genetica, quando non lo sono possono avere cause autoimmuni, tumorali, infettive o anche da avvelenamento. Nello specifico della Sclerodermia, malattia rara, fulcro di quest’articolo, si tratta di una patologia autoimmune cronica caratterizzata dalla produzione eccessiva di collagene, che porta a un indurimento della pelle e dei tessuti connettivi.
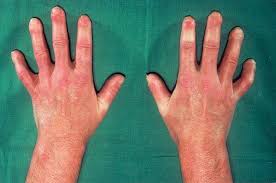
In greco antico “sclerodermia” significa, di fatto, “pelle dura”, ad indicare proprio l’ispessimento della cute che, nei casi più gravi, interessa anche i tessuti degli organi interni (polmoni, apparato gastrointestinale, reni, cuore).
Questa condizione può influenzare profondamente la vita quotidiana dei pazienti, non solo dal punto di vista fisico, ma anche dal punto di vista mentale ed emotivo. La sclerodermia è una patologia nella quale il sistema nervoso è molto coinvolto, ciò è dovuto ad un peggioramento della circolazione sanguigna nel cervello che determina problemi neuropsichiatrici e un costante deterioramento psichico, che può impoverire la qualità della vita del paziente. Detta anche sclerosi sistemica è una malattia che può agire sia sul sistema nervoso centrale che su quello periferico, le sue cause non sono completamente comprese, ma si ritiene che essa sia influenzata da meccanismi immunologici ed ereditarietà. Il suo esordio è legato a un’iperattività del sistema immunitario che agisce andando ad aggredire alcune zone del corpo e non, come dovrebbe, gli elementi estranei come batteri e virus. Si ha così, come detto un aumento di produzione e deposizione di collagene con conseguente ispessimento e irrigidimento delle zone colpite. Ed è proprio a seconda dell’estensione dell’ispessimento cutaneo, ch’è possibile distinguere due forme di sclerodermia quella localizzata, caratterizzata da un ispessimento della pelle, e quella detta propriamente sistemica, contraddistinta da un ispessimento degli organi interni che arriva a influenzare anche una corretta circolazione del sangue. Ovviamente anche i sintomi variano a seconda che si tratti di una forma piuttosto che l’altra. Generalmente la sclerodermia colpisce maggiormente le donne sia nella sua forma localizzata che in quella sistemica. Tuttavia, mentre nella forma localizzata, si manifesta soprattutto nei bambini sotto i 10 anni e solo con l’ispessimento della pelle, senza che vengono intaccati gli organi interni, nella forma sistemica colpisce le donne intorno ai 30-50 anni di età. Entrambe le 2 forme sono altresì distinte in altre 4 sottoforme, due di appartenenza a quella localizzata nello specifico: la forma morfea che si presenta con macchie ovali di colore rosso-violaceo viranti poi al bianco madreperla, e la forma lineare che si manifesta tramite bande lineari sugli arti superiori e inferiori, sull’addome, sul torace, sulla fronte, sul cuoio capelluto e sui glutei, e può interessare anche muscoli, tendini e ossa; e altre 2 di appartenenza a quellasistemica classificata in: sclerosi sistemica limitata, più comune e meno aggressiva che coinvolge la pelle delle mani, degli avambracci, del viso, dei piedi e delle gambe, ma anche l’apparato digerente e i polmoni, e tende a peggiorare nel tempo e la sclerosi sistemica diffusa, meno comune della forma precedente, che tende a comparire in modo più rapido e progressivo andando ad attaccare gli organi interni (in particolar modo esofago, cuore, polmoni, tratto gastrointestinale inferiore, reni) e provocando ulteriori disturbi quali stanchezza, dolori, perdita di peso e rigidità muscolari. Attualmente non esiste una cura definitiva per la sclerosi sistemica. Il trattamento mira a gestire i sintomi, rallentare la progressione della malattia e migliorare la qualità di vita del paziente. Le persone affette da sclerosi sistemica hanno bisogno di un’attenta rivalutazione periodica, potrebbero soffrire di ansia, depressione e stati confusionali. Non è raro che il paziente sclerodermico possa soffrire di epilessia, disturbi del movimento, deficit neurologici focali, cambiamenti comportamentali. Il corso della malattia può essere controllato con un costante monitoraggio clinico, ma inevitabilmente genera un deterioramento delle funzioni fisiche che ha un impatto notevole su numerosi aspetti della vita della persona, inclusi il benessere psicologico e la qualità della vita. In questo articolo si analizzeranno i sintomi e l’incidenza che questi hanno sulla qualità della vita impoverendola. E inevitabilmente si approfondirà l’impatto della malattia sull’agito quotidiano e cosa avviene a livello psicologico ai soggetti affetti da sclerodermia. Dunque, ci si focalizzerà sui possibili interventi psicologici da attuare in aiuto a questi soggetti e alle loro famiglie.
Considerazioni
Non è facile accettare d’esser malato di una cosiddetta malattia rara e conviverci sapendo che tutto sarà incerto. Generalmente la diagnosi di una patologia del genere comporta nel paziente la nascita in sé di emozioni contrastanti. Rabbia, paura e tristezza pervadono l’animo di chi scopre d’esser affetto da tali patologie; tale per cui è importante che il paziente impari a metabolizzare innazitutto la paura e in seguito a gestire la stessa e tutti gli altri stati emotivi che generano ansia e depressione. Convivere con la Sclerodermia può generare, infatti, sentimenti di instabilità data la stretta connessione tra identità e corpo. La progressiva trasformazione corporea sperimentata ed il decadimento delle funzioni fisiche si associa a significativi cambiamenti nella rappresentazione di sé. Diversi studi hanno cercato di approfondire le gravose conseguenze psicologiche della Sclerodermia. In generale, nei pazienti si rileva un’alta incidenza di sintomi depressivi ed ansiosi, nei soggetti più giovani, molto forte è anche l’impatto a livello del funzionamento socio-relazionale con conseguente tendenza alla chiusura. Quest’ultimi e tra questi i più fragili, sono portati addirittura, a volte, a commettere l’atto del suicidio per porre fine a una sofferenza divenuta insopportabile.
La sclerodermia essendo una malattia cronica e rara, caratterizzata da alterazioni degenerative e sclerosi cicatriziale di cute, articolazioni e organi interni oltre ad anomalie dei vasi sanguigni, comporta un vero e proprio malessere generale interno ed esterno che mette a dura prova l’emotività del soggetto e che altera molto il suo umore. Tuttavia, nonostante chi è affetto da tale patologia, soffra molto spesso di depressione, i sintomi depressivi possono risultare di difficile riconoscimento per diversi motivi. I pazienti, infatti, possono essere riluttanti ad esprimere liberamente difficoltà emotive per il timore di apparire deboli o ingrati, o per paura dello stigma ancora legato alle malattie mentali. Di contro, anche i medici possono essere riluttanti ad indagare le difficoltà emotive dei
pazienti (per mancanza di tempo, scarse capacità, reazione autodifensiva) ed ancora, spesso hanno la tendenza ad associare i sintomi somatici (stanchezza, calo di peso, riduzione dell’appetito) della depressione, alla patologia organica di base o in altri casi, vi può essere la propensione, sia da parte del medico che del paziente, a ritenere che il disagio emotivo sia inevitabile e non trattabile.
Esiste uno stretto legame tra depressione e malattia organica in quanto il fatto stesso di essere malati può indurre uno stato depressivo o ansioso (per la difficoltà di accettare la malattia, le terapia e le disabilità conseguenti). Inoltre non riconoscere la depressione in corso di malattia organica può determinare un’amplificazione dei sintomi somatici della malattia di base (per esempio aumentando la percezione del dolore fisico), una minore aderenza terapeutica, il mettere in atto comportamenti non salutari (ad esempio non rispettando la dieta o i controlli medici previsti) e peggiorare la qualità della vita del soggetto. Da qui, l’importanza di riconoscere e trattare la depressione sin da principio, specie se si tratta di un soggetto affetto da sclerodermia, cui sintomi classici della depressione possono acuirsi e divenire molto
invalidanti, al punto tale da creare una sofferenza all’individuo che ne è affetto e alla sua famiglia e portare a un’alterazione del funzionamento dell’individuo a livello sociale e lavorativo.
Concause dello stato depressivo, come accennato, sono i sentimenti di vergogna, disgusto e disprezzo di Sé e del proprio corpo, poiché la fibrosi cutanea, il sintomo fisico predominante della sclerodermia, causa ai pazienti la sensazione che il proprio corpo sia oppresso da un “armatura” (Mozzetta et al., 2007). La metafora della “corazza” fornisce una comprensione molto chiara di ciò che i pazienti affetti da sclerodermia provano con il progredire della malattia. La pelle è spesso definita, da un punto di vista psicologico, come la“coperta” che avvolge il corpo e definisce i suoi confini; i pazienti con sclerodermia soffrono una coperta rigida e stretta che limita una delle funzioni fondamentali della pelle: la funzione tattile, la base di contatto con gli altri e con se stessi. Questi soggetti sentono progressivamente la pelle irrigidirsi intorno al corpo e gli arti diventare meno mobili. I movimenti diventano limitati, il corpo si indurisce e si deforma e, come risultato di questa progressiva trasformazione, l’immagine di Sé e la propriocezione si alterano fino al punto di esitare in un vero e proprio disturbo dismorfofobico (Mozzetta et al., 2007). Ribadiamo che nei pazienti con sclerodermia, la paura di una valutazione negativa da parte degli altri (Watson & Fiend, 1969) può generare forme di evitamento delle situazioni sociali (Leary, Rapp, Herbst, Exum, & Feldman, 1998). I pazienti che sono più preoccupati per il proprio aspetto fisico possono limitare la quantità delle interazioni sociali, andando incontro a ritiro sociale e ad una possibile depressione reattiva. In uno studio di Richards, Herrick, Griffin, Gwilliam, & Fortune (2004), l’analisi di regressione multipla ha indicato, infatti, che fattori cognitivi relativi alla paura di una valutazione negativa sono correlati con la presenza di ansia. Nello stesso studio, inoltre, lavariabile clinica maggiormente correlata con la presenza di ansia è risultata la disfunzione respiratoria associata alla sclerodermia. Iperventilazione e altri sintomi somatici correlati sono spesso citati in relazione a stati ansiosi e le difficoltà incontrate nella respirazione potrebbero contribuire allo sviluppo di preoccupazioni e sintomi d’ansia in quei pazienti che hanno una compromissione polmonare (Smoller, Pollack, Otto, Rosenbaum, & Kradin, 1996).
È possibile dunque asserire che un soggetto affetto da sclerodermia come già ampiamente specificato soffre di ansia e depressione e non è raro che possa soffrire anche di disturbi neurologici. Il corso della malattia può assumere svariati risvolti multiorgano, tipicamente esordienti con il Fenomeno di Raynaud, (eccessivo e anomalo restringimento dei vasi sanguigni in presenza di stimoli scatenanti come sbalzi di temperatura, emozioni intense), una manifestazione visibile per il classico cambiamento di colore dal bianco al blu e rosso delle dita di mani e piedi. Spesso i pazienti con sclerodermia vengono chiamati “Maniblù”, vivere con questa malattia è un pò come avere una compagna di viaggio scomoda, da cui non ci si può defilare facilmente e neppure con una scusa. La sclerodermia è una compagna che non ti lascia mai e, anche se a volte sembra meno vicina, comunque rende il soggetto unico e diverso dagli altri. Cosa dunque si può fare per questi pazienti e per i loro familiari?
Conclusioni
Svariati studi clinici condotti in Europa, avvalorano la necessità di un’attenta valutazione e presa in carico non solo degli aspetti medici della patologia, ma anche delle sue implicazioni psicologiche. Vivere con una malattia invisibile, così come con una malattia rara, ci pone di fronte a delle sfide.
<<Devi mantenere un atteggiamento positivo quando hai a che fare con un “sequestratore” del tuo corpo che non ha ancora chiesto il riscatto! >>
Sulla base di quanto sinora evidenziato, risulta fondamentale programmare un supporto psicologico che possa sostenere il soggetto affetto da sclerodermia per tutto l’iter diagnostico-terapeutico. Lavorare sulla comprensione della propria condizione, sulla metabolizzazione della diagnosi e delle sue implicazioni, sulla compliance al trattamento dovrebbe essere l’obiettivo principale per il miglioramento della qualità della vita del soggetto sclerodermico. È efficace per il paziente elaborare una modalità funzionale di affrontare gli stressor quotidiani, tanto quanto è importante
lavorare sulla resilienza (capacità di affrontare e tollerare eventi frustranti o destabilizzanti, mantenendo un buon livello di adattamento ed equilibrio) e sul senso di coerenza che insieme incidono significativamente sulle abilità di coping (meccanismi messi in atto nel risolvere situazioni problematiche). Generalmente di fatto, i pazienti cui viene diagnosticata una malattia autoimmune rara sono accomunati dallo stesso sentire emotivo, vivono sentimenti di rabbia che si contrappongono a sensi di colpa per l’impotenza nell’agire e frustrazioni nel vedersi morire lentamente ed essere un fardello per i propri cari, tant’è che spesso questi ammalati sono portati a commettere l’atto del suicidio per porre fine a una sofferenza divenuta insopportabile.
In queste situazioni è importante non lasciare mai il paziente da solo, ascoltarlo, oltre che accudirlo, e cercare aiuto. Nei casi di malattie come questa dunque, l’intervento psicologico diviene fondamentale; non solo per il paziente ma anche e soprattutto per i familiari o chi lo assiste.
Il coinvolgimento dei familiari nel processo di cura psicologica è infatti indispensabile ; essi possono essere aiutati a trovare il coraggio e la forza necessari per sostenere il familiare malato, seguendolo nelle sue necessità e rispondendo in maniera adeguata ai suoi bisogni. La famiglia ha bisogno d’esser fortemente sostenuta poiché la malattia essendo molto invalidante comporta uno sforzo enorme in termini di energie e di emotività. La diagnostica è complicata da una non specificità dei sintomi, dal fatto che colpisce a qualsiasi età e che, inoltre, le manifestazioni cambiano da paziente a paziente. Per tali ragioni è necessario favorire il confronto ed il sostegno tra le famiglie dei pazienti.
Allo stato attuale non vi è alcuna cura per la stragrande maggioranza di queste malattie né tantomeno per la sclerodermia che varia a secondo dello suo sviluppo.
Ed è proprio a seconda del tipo di sclerodermia della quale si è affetti e quindi a seconda dei singoli casi che è possibile utilizzare trattamenti farmacologici che mirano a rallentare la progressione della malattia, ad alleviarne i sintomi e i dolori, ad allungare l’autonomia e la funzionalità del paziente.
Il paziente, di fatto, potrebbe avere anche, bisogno di ausili esterni per la vita di tutti i giorni, come pittogrammi, agende, ausili visivi o sistemi di spostamento.
In tutte queste situazioni è auspicabile lavorare in un ottica di multidisciplinaritá che miri a promuovere un’informazione sistematica su tutti gli aspetti di questa malattia autoimmune e rara per garantire l’integrazione dei diversi trattamenti come ad edempio: l’impiego della riabilitazione
neuropsicologica, della fisioterapia, della logoterapia e della terapia occupazionale.
È necessario l’utilizzo di interventi psicoeducativi costruiti ad hoc per il paziente e per chi lo circonda, al fine di far conoscere il trattamento della malattia e le sue conseguenze poiché la diagnosi rappresenta un vero e duro colpo per questi soggetti e non solo. Di fatto, generalmente la diagnosi di una patologia del genere comporta nel paziente la nascita in sé di emozioni contrastanti e gli stessi sono trasferibili alle famiglie o a coloro che se ne prendono cura.
La psicoterapia può essere un valido supporto e sostegno per tali soggetti e insegnare loro tecniche di gestione dell’emotività, a prevenzione dell’ansia e della depressione, scongiurando la creazione e l’innesto di pensieri negativi che potrebbero condurli al suicidio. Piuttosto, l’intervento psicologico mira a ridurre il livello di incertezza, facilitando i meccanismi di accettazione della malattia e le strategie di adattamento ad essa, facendo leva su risorse interiori spesso sconosciute ed inaspettate.
Poiché spesso quando viene comunicata una diagnosi di sclerodermia si crea nel soggetto un un conflitto tra la personalità e l’anima. Allora, il
compito principale del professionista che assiste il paziente diviene quello di fargli comprendere che non è cattiva la malattia ma che si sta sbagliando il cammino per fronteggiarla. La persona va attenzionata da un punto di vista olistico senza trascurare la sua mente, il suo IO. La sclerodermia così come tante altre malattie rare ha bisogno “d’ascolto” , di interventi mirati e un approccio intergrato farmacologico e psicoterapico.
Bisogna guardare non solo alla malattia organica ma soprattutto al soggetto. Bisogna dar voce agli Invisibili, i cosiddetti Malati Rari, coloro che in una società ancora oggi Miope, non trovano un idoneo supporto sanitario e sociale per la loro rarità.
“IO NON SONO LA MIA MALATTIA , IO SONO LA MIA PASSIONE ”
Questo lo “slogan” lanciato per “accedere le luci” dove il buio a volte rende ciechi coloro i quali sconoscono “Maniblù”. La campagna di informazione portata avanti dai volontari dell’AilS, Associazione Italiana Lotta alla Sclerodermia, è oggi indispensabile! L’AilS, opera di fatto, per creare punti di ascolto in un ottica di multidisciplinaritá e interdisciplinarietà, al fine di creare una rete di professionisti e veicolare informazioni chiare e comprensibili al Cittadino per raggiungere la mente e il cuore delle Persone.
Serve sensibilizzare la gente e dare speranza ai soggetti affetti da malattie rare, offrendo loro un supporto a 360°, costruendo una rete sicura in grado di sostenerli e sostenere anche i loro familiari.
Bibliografia
– Abraido-Lanza, A.F., Guier, C., & Revenson T.A. (1996). Coping and social support resources among Latinas with arthritis. Arthritis Care & Research,9, 501-508;
– Abul, K.A., Lichtman, A.H., & Pillai, H. (2010). Citochine in Immunologia cellulare e molecolare (pp. 267- 302). Milano: Elsevier;
– Ambrosi, P., Pavan, F., & Vender, S. (1985). Alcune note sul concetto di life?events. In: De Martis, D., Caverzani, E., Politi, P. L. (Eds.), Evento e psicosi. Milano: Franco Angeli;
– Amorim, P., Lecrubier, Y., Weiller, E., Hergueta, T., &
Sheehan, D. (1998). DSM-III-R Psychotic Disorders: procecdural validity of the Mini International Neuropsychiatric Interview (M.I.N.I.). Concordance and causes of discordance with the CIDI. European Psychiatry, 13, 26-34;
– Anaut, M. (2003). La resilience. Surmontons les traumatitismes. Paris: Nathan;
– Angelopoulos, N.V., Drosos, A.A., & Moutsopoulos, H.M. (2001). Psychiatric symptoms associated with scleroderma. Psychotherapy & Psychosomatics;
– Benrud-Larson LM, Haythornthwaite JA, HeinbergLJ, Boling C, Reed J, White B, et al. The impact of pain and symptoms of depression in scleroderma. Pain 2002;
– Leary, Rapp, Herbst, Exum, & Feldman, Preoccupazioni interpersonali e difficoltà psicologiche dei pazienti affetti da psoriasi: effetti della gravità della malattia e paura di una valutazione negativa, 1998;
– Matsuura E, Ohta A, Kanegae F, Haruda Y,
Ushiya?ma O, Koarada S, et al. Frequency and analysis of factors closely associated with the development ofdepressive symptoms in patients with scleroderma. J Rheumatol 2003;
– Mozzetta et al., Le metiltransferasi della lisina 9 dell’istone H3 G9a e GLP regolano il silenziamento genico mediato dal complesso repressivo Polycomb 2, 2007;
– Katon WJ. Clinical and health services relationshipsbetween major depression, depressive symptoms,and general medical illness. Biol Psychiatry 2003;
-Roca RP, Wigley FM, White B. Depressive symptoms associated with scleroderma. Arthritis Rheum 1996;
-Richards, Herrick, Griffin, Gwilliam, & Fortune, Psychology, Health & Medicine 2004;
– Watson & Fiend, Misurazione dell’ansia socio-valutativa. Journal of Consulting and Clinical Psychology, 1969;
– Silver RM. Clinical aspect of systemic Sclerosis(Scleroderma). Ann Rheum Dis 1991;
-Smoller, Pollack, Otto, Rosenbaum, & Kradin, Ansia da panico, dispnea e malattia respiratoria: considerazioni teoriche e cliniche, 1996.
Sitografia
– https://www.santagostino.it/it/santagostinopedia/sclerodermia
– https://sclerosistemica.info/sclerodermia-e-benessere-mentale/
– https://www.rivistapsp.it/la-diagnosi-delle-malattie-degenerative/

Dott.ssa Vera Cantavenera, Psicologa Clinica, Pronto Soccorso Psicologico Italia